为进一步规范中国肺癌的防治措施、提高肺癌的诊疗水平、改善患者的预后、为各级临床医务人员提供专业的循证医学建议,中华医学会组织呼吸内科、肿瘤内科、胸外科...
2026-03-26 731 肺癌筛查 肺癌 肺癌诊断 原发性支气管肺癌 肺癌临床诊疗指南 非小细胞肺癌患者的基因检测 肺癌病理 Ⅲ期NSCLC
主要推荐:
 微信号:zhongliuw
微信号:zhongliuw(1)危险因素。 吸烟史、环境污染、职业暴露、恶性肿瘤病史及家族肿瘤遗传史、年龄及既往慢性肺部疾病史等均是罹患NSCLC(非小细胞肺癌)的危险因素。
(2)临床表现诊断。 临床表现包括:受累肺局部引起症状、原发肿瘤侵犯邻近器官引起的症状、肿瘤远处转移引起的症状以及其他肺外表现(如副肿瘤综合征)等。
(3)影像学诊断。
① NSCLC诊断中,根据不同检查目的,合理、有效选择一种或多种影像学检查方法。
② 辅助检查影像学检查包括:X线片、CT、MRI、超声、核素显像、PET/CT等。主要用于NSCLC的诊断、分期、再分期、疗效监测及预后评估等。
(4)病理学诊断。
① NSCLC的组织病理学和细胞学诊断方法包括多种方式,应根据患者的具体情况,选择一种或多种方式进行诊断。
② NSCLC的组织病理学诊断目的在于明确病变性质、了解病理类型、确定浸润程度及明确其原发灶还是转移灶等。
③ 按WHO肺癌组织病理分类为:
a. 上皮源性肿瘤:乳头状瘤、肺腺癌、肺鳞癌、大细胞癌、腺鳞癌、肉瘤样癌、神经内分泌肿瘤、其他上皮源性肿瘤。
b. 神经内分泌肿瘤:前驱病变、神经内分泌肿瘤(类癌/神经内分泌癌)、神经内分泌瘤(小细胞癌、大细胞神经内分泌癌)。
c. 间叶源性肿瘤:良性/恶性、肺软骨瘤、淋巴管肌瘤病、肌上皮瘤、炎性肌纤维母细胞瘤、骨/软骨瘤、滑膜肉瘤、尤文肉瘤/原始神经外胚层肿瘤等。
d. 异位起源肿瘤:黑色素瘤、畸胎瘤、肾细胞癌、脑膜瘤、胸腺瘤、神经母细胞瘤、转移性肿瘤(如乳腺癌、结肠癌、肾癌、前列腺癌、甲状腺癌、头颈部鳞状细胞癌、恶性黑色素瘤、肉瘤、淋巴瘤、白血病、胸腺瘤等)。
(5)实验室检查诊断。
① NSCLC血清学诊断,可作为肿瘤诊断、疗效判断的辅助参考指标,肿瘤标志物检测可将其在应用中的敏感性和特异性。
② NSCLC血清肿瘤标志物(CEA、CYFRA21-1、SCC、Pro-GPB、NSE等)检测有助辅助诊断和早期鉴别诊断,并预测NSCLC可能的病理类型,动态观察其变化趋势对疗效和预后判断有意义。
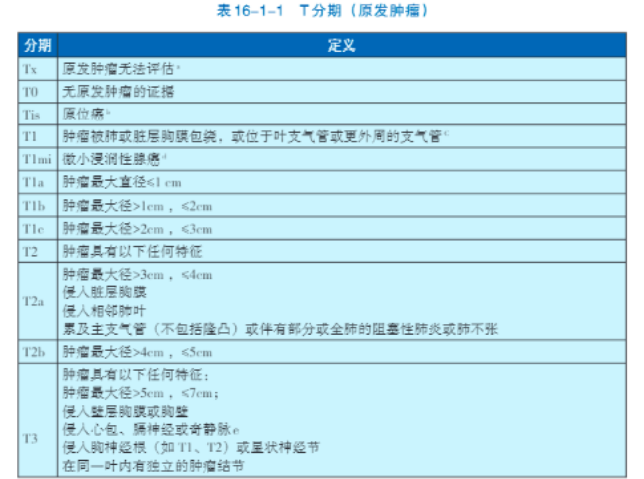
(6)LC诊断分期。 对LC(肺癌)分期的目的是定义癌症的生长和扩散程度,目前常用的是第8版AJCC/UICC对LC的分期。
注:
TNM的分期目前最常采用的是第9版AJCC/UICC的分期系统。
TNM分期由三部分构成,即代表原发肿瘤范围的T、代表淋巴结浸润程度的N和代表远处转移的M。由此构成TNM分期,整合了有关肿瘤、附近淋巴结和远处各部位转移的信息。
主要推荐:
(1)活体和细胞学标本。 病理可能明确其良恶性,恶性肿瘤分为原发、肺癌或神经内分泌癌等;对晚期LC,病理诊断既能明确诊断,又能提供分子分型指导治疗。
(2)手术切除、活检和脱落细胞学诊断。 原发肿瘤、微小浸润癌、大细胞癌、黏液腺癌、类癌和不典型类癌等只能在手术切除后才能做出诊断;常规诊断内容必须满足临床分期需求;新辅助治疗后切除标本应按行业相关病理规范标准取材最好符合疗效评估,包括MPR和pCR指数。
(3)推荐使用免疫组化指标TTF-1、Napsin A、P40和CK5/6鉴别腺癌和鳞癌。 标本有限时可用TTF-1和P40两项指标鉴别。神经内分泌标记物通常推荐选用CD56、Syn、CgA、CK和INSM1。常用免疫组化指标弹力纤维染色辅助判断胸膜受累,黏液染色和AB/PAS染色判断黏液成分。
(4)推荐在所有缺乏腺分化或特定癌抗原的疑似NSCLC,尤其是不可吸烟/惰进展快/多发转移/年轻患者,对于考虑NSCLC患者,应使用IHC检测NUT表达。
主要推荐:
(1)可手术Ⅰ-Ⅲ期NSCLC分子检测。
① 术后ⅠB-IIIA期肺腺癌NSCLC,行EGFR突变检测,指导辅助靶向治疗。
② 术后ⅠB-ⅢA期NSCLC进行PD-L1表达检测,指导辅助免疫治疗。
③ 术后Ⅱ-Ⅲ期NSCLC行PD-L1表达检测,指导辅助免疫治疗。
(2)不可手术Ⅲ期及Ⅳ期LC分子检测。
① 病理诊断时尽量留取足够肿瘤标本进行分子检测,根据分子分型指导治疗。
② 用非鳞癌组织本常规进行EGFR突变、ALK融合、ROS1融合、NTRK融合、BRAF突变、MET14外显子跳跃突变、KRAS突变、HER-2扩增/突变检测,肺癌患者可考虑上述基因检测,条件允许,推荐进行更广泛的分子检测,以识别可能有有效药物的罕见驱动基因突变,如NUTM1基因等。
③ 当无法行肿瘤标本或标本量少、不能行基因检测时,可用外周血循环肺癌DNA(ctDNA)行EGFR突变检测。第一、二代EGFR-TKI耐药患者,建议再次活检行EGFR T790M检测,不能获取肿瘤组织标本患者,建议行ctDNA EGFR T790M检测。
④ 采用免疫组化检测组织标本PD-L1表达。
⑤ 对诊断首次基因检测的晚期患者,推荐使用多重PCR或小panel NGS进行一次性的基因检测,可提供多种基因变异检测信息,对复发、进展和耐药病例,根据检测目的、临床需求、标本类型等选择恰当的检测项目及方法。
注:
(1)EGFR基因突变作为NSCLC最常见的驱动基因之一,在亚洲人群中的发生率高达51.4%。EGFR突变检测应涵盖EGFR 18、19、20、21外显子。最常见的EGFR-TKI是外显子19缺失突变(19 DEL)和外显子21点突变(21 L858R),均为EGFR-TKI的敏感性突变,18外显子G719X、20外显子S768I和21外显子L861Q突变亦均为EGFR-TKI的敏感性突变,20外显子的T790M突变与第一、第二代EGFR-TKI获得性耐药有关,EGFR 20外显子插入突变是EGFR第三大突变类型,约占EGFR突变患者的12%,其密度高,异质性强。利用组织标本进行EGFR突变检测是首选策略。EGFR突变检测方法包括:ARMS、Super ARMS、cobas、液滴数字PCR(ddPCR)、一代测序和NGS等方法,其中ARMS、Super ARMS、一代测序和NGS方法可获得NPA显著证的用于肿瘤组织EGFR基因突变检测的试剂盒。
(2)ALK融合阳性的发生率约为3%-7%。西方人群发生率无明显差异。中国人群肺腺癌ALK融合阳性率为5.1%,而EGFR和KRAS均为阴性生的患者中,ALK融合基因的阳性率高达30%-42%。有研究表明,年龄是ALK阳性L一项显著的独立预测因素。也有研究发现,在年龄小于40岁的年轻患者中,ALK融合发生率高达18.5%;也有研究发现,在年龄小于40岁的年轻患者中,ALK融合发生率近20%。ALK融合已发现多种融合伴侣,最常见的PM1.A-ALK组织。ALK融合基因检测方法包括:IHC、荧光原位杂交(FISH)和NGS方法。其中Ventana ALK (D5F3) IHC、qRT-PCR方法获得NMPA注册证用于肿瘤组织,ALK融合基因检测的试剂盒。Ventana-D5F3 IHC检测NSCLC在肺癌患者中的灵敏度和特异度较高,但该检测用于低分化癌、神经内分泌癌和肺鳞癌时可能出现非特异性着色,疑似阳性结果需要通过其他方法验证。
(3)ROS1融合阳性的发生率为1%-2%。ROS1融合是另一种特定分子亚型,最常见的融合伴侣为CD74和EZR。已有多个研究表明晚期ROS1融合的ROS1-TKI治疗有效。FISH是ROS1融合检测的“金标准”,但易漏诊。GOY-YROS1融合基因检测方法包括:FISH、qRT-PCR和NGS方法。其中qRT-PCR和NGS获批NPA注册证用于肿瘤组织ROS1融合检测的试剂盒。
(4)RET融合阳性的LC发生率为1%左右。腺癌是RET在NSCLC中最常见的融合伴侣。普拉替尼和塞普替尼已获得NMPA批准用于RET融合阳性局部晚期或转移性LC成年患者的一线及后续治疗。NMPA批准用于RET融合阳性LC的方法有NGS和FISH。IHC检测RET融合的灵敏度和特异度不高,目前不能推荐。建议优先使用包含RET基因的DNA-NGS检测。在NGS不可及的情况下,推荐选择RT-qPCR检测。在样本量少或质量不佳时,可选择FISH检测。
(5)NSCLC中,MET异常主要包括MET 14号外显子跳跃突变、MET基因扩增和MET蛋白过表达等。 MET 14号外显子跳跃突变是一种独立的致癌驱动基因。中国大陆NSCLC人群中MET 14号跳跃突变的比例为0.9%-2.0%。MET 14跳跃突变通常发生在老年患者,在女性患者中略高发(约52%)高龄患者(19-2%)。在老年患者中有更高的发生率(5%-32%)。携带MET 14跳跃的NSCLC患者有30%-100%同时伴随EGFR突变,6.4%-28.3%同时携带EGFR基因扩增。2023年,MET抑制剂赛沃替尼在中国正式获批上市。用于携带MET14跳跃突变的局部晚期或转移性NSCLC。Tepmetko和Gaviralinib对MET-14跳突NSCLC有效,但目前在中国未上市。已有多项研究表明MET-TKI药物NMPA批准的赛沃替尼、特泊替尼、谷美替尼和伯瑞替尼,均获得FDA批准的Capmatinib对晚期MET 14外显子跳跃突变阳性有效。MET 14号外显子跳跃突变的检测方法包括:qRT-PCR、RNA-Based NGS及DNA-Based NGS方法。
(6)MET基因扩增更常继发于其他驱动基因阳性NSCLC患者靶向治疗后,是EGFR-TKI及ALK-TKI耐药的重要机制之一。MET基因扩增可采用FISH和NGS进行检测,FISH是检测MET基因扩增的金标准。NSCLC中MET蛋白表达的比率为13.74%-63.7%。MET蛋白过表达检测方法主要为IHC,但鉴于当前抗体的多样性以及判读标准尚未统一。NSCLC中MET蛋白阳性的发生率约为2%,与其他驱动基因如EGFR-ALK-ROS-发生相互排斥。NTRK基因包括NTRK1、NTRK2和NTRK3(分别编码TPM-A、TrkB和TrkC)3种亚型,在NSCLC患者中,以NTRK1融合最为常见,TPM3是最常见的NTRK1融合伴侣,其他已发现的NTRK1融合伴侣还包括MPH、CD74、SQSTM1、TPR等。推荐使用FISH、qRT-PCR和二代测序等方法检测NTRK融合。
(7)肿瘤细胞中,BRAF V600E突变发生率1%-2%,为BRAF突变中最常见的突变位点,可用于BRAF突变检测的工具。
(8)免疫检查点抑制剂(PD-1/PD-L1抑制剂)目前已证实可用于治疗驱动基因阴性局部晚期或转移性LC,目前针对驱动基因阳性患者,中国已有多个PD-1/PD-L1抑制剂获批用于一线、二线或以上治疗。PD-L1表达与免疫检查点抑制剂疗效呈正相关,PD-L1表达达还可采用免疫组化法检测,详细检测内容推荐参考《非小细胞肺癌PD-L1免疫组织化学检测规范中国专家共识》。不同的免疫检查点抑制剂对应不同的PD-L1表达检测平台,PD-1抑制剂:PD-1/PD-L1 IHC 22C3 pharmDx和28-8 pharmDx已获得NMPA批准作为伴随诊断检测晚期LC患者一线接受帕博利珠单抗单药或联合治疗。PD-L1 78-8 pharmDx检测结果作为补充诊断为晚期LC患者接受替雷利珠单抗作为二线或以上治疗提供信息。尽管多项研究结果表明,22C3、28-8和SP263一致性较高,目前尚未有前瞻性临床研究证据支持免疫组织化学检测平台结果互用的可行性,推荐使用药物对应的抗体试剂和检测平台进行PD-L1免疫检测。如果使用其他抗体或平台进行检测,则需经过实验室性能确认,并在报告中予以注明。
(9)肿瘤突变负荷(TMB)可能预测免疫检查点抑制剂疗效。利用NGS多基因检测TMB是临床可行的方法。在组织标本不足时,利用NGS检测ctDNA进行TMB检测在临床上的可行性。然而,目前还没有TMB通用标准值和检测流程。部分临床研究和实践中使用的生物标志物,涉及二代测序Panel设计计算算法,以及肿瘤人群数据的划分,相对复杂,实际上尚无共识,仅有个别国外检测方法获批,国内目前尚无相关注册试剂,因此还需要更多的临床试验及真实数据的验证。
(10)HER2的变异主要包括突变、扩增和过表达。中国NSCLC患者中HER2突变的占2%-4%,HER2外显子20插入突变是最常见的突变类型。检测HER2突变的常用方法包括NGS、IHC、FISH和“增强突变系统核酸酶检测反应(ARMS-PCR)”。FISH和IHC的应用仅限于组织和细胞学样本,相较,当组织标本不足时,NGS和PCR可以应用于循环肿瘤DNA(ctDNA)样本。更推荐使用NGS检测HER2突变。
(11)肿瘤丸核蛋白(nuclear protein in testis,NUT)基因重排的中线癌又称NUT癌,是一种罕见的高度侵袭性肿瘤。根据NUT中线癌家族成员(NUT midline carcinoma family, number 1, NUTM1)基因发生重排来定义。常规治疗方法对NUT癌效果欠佳,绝大多数患者预后差。目前可以通过IHC、FISH、NGS诊断NUT癌,虽然NUT癌的免疫组织化学特异性较高,但分子检测可以识别NUTM1的多种融合伴侣,有助于判断病人预后。分化NUT癌患者无论其年龄或者原发部位如何,建议常规完善NUT免疫组化染色,如NUTM1(+)或低分化癌,需行FISH或NGS检测。
标签: 肺癌诊断 非小细胞肺癌诊断 肺癌确诊 肺癌CT检查 肺癌病理分型 肺癌TNM分期 肺癌基因检测 EGFR基因突变 ALK融合基因 PD-L1表达检测
相关文章

一、晚期非鳞状非小细胞肺癌基因检测:精准治疗的核心前提晚期非鳞状非小细胞肺癌(non-squamous NSCLC)是肺癌中最常见的亚型之一,治疗方案...
2026-03-19 310 肺癌基因检测 基因检测 晚期非鳞状非小细胞肺癌基因检测 ESMO2024 NGS 检测指南 肺癌基因检测建议 EGFR ALK ROS1 RET 靶向药 非小细胞肺癌基因变异匹配药物 ESCAT 分级

肺癌可以分为小细胞肺癌和非小细胞肺癌,非小细胞癌又分为腺癌、鳞癌、腺鳞癌和大细胞癌,其中腺癌占主导地位,其次是鳞癌,而小细胞肺癌占比不到15%。目前对...
2025-03-05 1870 肺癌基因检测 小细胞肺癌要基因检测吗 肺癌检测多少个基因

首先,我们讲到肺癌是指原发于肺的恶性肿瘤,我们知道靶向治疗时代来临之前,是基于病理学的分型来诊断的。有的肺癌是小细胞肺癌,有的是大细胞肺癌,有的是神经...
2024-07-24 3419 肺癌 基因检测 非小细胞肺癌 肺癌基因检测 哪些肺癌适合做基因检测 什么肺癌需要基因检测呢
10万+真实病友交流经验,广告勿扰
打开微信,点击右上角"+"号,粘贴微信号,搜索即可!添加管理受邀进群讨论!
发表评论