抗癌路上,你并非孤军奋战 | 国家8大抗癌补助全解析,速来申领!面对癌症,身体的病痛与心理的压力已令人备受煎熬,而“治疗费用”这座经济大山,更让许多家...
肺癌脑转移中国治疗指南(2026版)在线阅读_下载PDF

肿瘤病友群
微信号:zhongliuw中国医疗保健国际交流促进会肿瘤内科学分会 中国医师协会肿瘤医师分会 通信作者:石远凯,国家癌症中心 国家肿瘤临床医学研究中心 中国医学科学院北京协 和医学院肿瘤医院内科 重大疾病创新药早期临床试验评价关键技术北京市重点实验 室,北京 100021,Email:syuankai@cicams.ac.cn,航天中心医院肿瘤中心,北京 100049, Email:shiyuankai@asch.net.cn
【摘要】 肺癌是中国发病率和死亡率最高的恶性肿瘤。2022年中国肺癌新发病例约 106.06万 例,死亡约73.33万例。肺癌患者脑转移发生率高、预后差、自然生存期短。近年来,随着外科手术、放 射治疗和内科治疗等治疗水平的不断提高,肺癌脑转移患者的治疗选择越来越多,生存时间得以延 长。为了及时反映国内外肺癌脑转移治疗的新进展,进一步提高中国肺癌脑转移患者的规范化治疗 水平,在《肺癌脑转移中国治疗指南(2021年版)》基础上,中国医疗保健国际交流促进会肿瘤内科学 分会和中国医师协会肿瘤医师分会组织专家编写了《肺癌脑转移中国治疗指南(2026版)》,对指南方 法学、流行病学数据、临床表现、辅助检查、外科手术治疗、放射治疗、2025年 8月 31日之前获得中国 国家药品监督管理局批准上市的新药、新治疗方案和新适应证等方面进行了系统、全面地更新,增加 了治疗推荐意见和推荐级别,涵盖了肺癌脑转移患者诊治过程中常见的临床问题,以便更好地为肺癌 脑转移患者的规范化治疗提供帮助。
【关键词】 肺肿瘤; 脑转移; 治疗; 指南
基金项目:国家重大新药创制科技重大专项(2017ZX09304015)
实践指南注册:国际实践指南注册与透明化平台(PREPARE-2025CN844)
原发性肺癌(以下简称肺癌)是中国最常见的 恶性肿瘤,根据国家癌症中心 2024 年发布的统计 数据,2022年中国新发肺癌病例约为 106.06万例, 发病率为 75.13/10万,位于恶性肿瘤发病率排名第 1位;2022年中国肺癌死亡人数约为 73.33万例,死 亡 率 为 51.94/10 万 ,位 于 恶 性 肿 瘤 死 亡 排 名 第 1 位[1] 。肺癌常见的远处转移部位之一是脑部,肺 癌脑转移患者预后差,自然平均生存时间仅 1~ 3 个月[2] 。外科手术、放射治疗技术和内科治疗的 迅速发展为肺癌脑转移患者提供了越来越多的治 疗选择,特别是靶向治疗和免疫治疗[3-4] 。中国Ⅳ 期原发性肺癌的治疗水平在不断提高,改善了肺癌 脑转移患者的治疗效果,延长了生存时间,提高了 生活质量。为了进一步规范中国肺癌脑转移患者 的 治 疗 ,在《中 国 肺 癌 脑 转 移 诊 治 专 家 共 识 (2017年版)》[5 《] 肺癌脑转移中国治疗指南(2021年 版 )》[6] 《 Ⅳ 期 原 发 性 肺 癌 中 国 治 疗 指 南 (2024 版)》[7] 基础上,中国医疗保健国际交流促进 会肿瘤内科学分会和中国医师协会肿瘤医师分会 组 织 专 家 编 写 了《肺 癌 脑 转 移 中 国 治 疗 指 南 (2026版)》,以便更好地为临床应用提供参考。
一、方法学
1. 指南专家组构成:本指南专家组成员由来自 肿瘤科、肿瘤内科、呼吸与危重症医学科、呼吸内 科、胸外科、放疗科、病理科、感染科等科室专家 构成。
2. 文献检索、文献纳排标准:本指南以“lung cancer”和“brain metastases”为关键词在中国知网、 万 方 数 据 知 识 服 务 平 台 、Pubmed、American Association for Cancer Research Annual Meeting、 American Society of Clinical Oncology Annual Meeting、European Society for Medical Oncology Congress和World Conference on Lung Cancer进行检 索,纳入了截至 2025 年 8 月 31 日关于肺癌脑转移 的Ⅰ~Ⅲ期临床研究、荟萃分析、病例报告等文献。
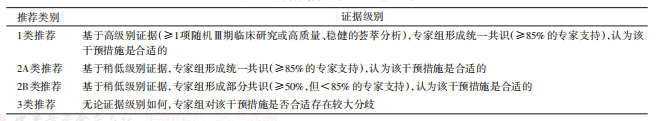
3. 证据级别和推荐类别标准:本指南的证据级 别和推荐类别标准参考美国国家综合癌症网络指 南,详见表1。
4. 指南推荐意见的形成与确定:本指南专家均 通过电子邮箱参与共识意见的投票,若超过 2/3 的 专家同意该条推荐意见,则达成共识;对于未达成 共识的推荐意见,则根据专家意见修改后进行第 2轮专家投票,直到达成共识。
5. 指南使用者和目标人群:本指南供中国的肿 瘤科医师和涉及肺癌脑转移患者诊疗的相关学科 医师参考。
表1 指南推荐类别以及证据级别
二、流行病学特点
脑转移瘤包括脑实质转移和脑膜转移。脑实 质转移瘤最常见的发生部位为大脑半球,其次为小 脑和脑干[8] 。脑膜转移较脑实质转移少见,但预后更差。近年来,随着肺癌发病率的上升,诊疗技术 不断发展,使患者生存时间延长。肺癌脑转移发生 率明显高于黑色素瘤、乳腺癌、肾癌及结直肠癌[9] , 20%~65%的肺癌患者在病程中会发生脑转移,是 脑转移性肿瘤中最常见的类型[10-11] 。各组织学类 型肺癌脑转移的发生率存在差异,美国国立癌症研 究所监测、流行病学和最终结果数据库的一项长 期 随 访 结 果 显 示 ,在 非 转 移 性 非 小 细 胞 肺 癌 (non-small cell lung cancer, NSCLC)中,肺腺癌、鳞 癌和大细胞癌发生脑转移的风险分别为 11%、6% 和 12%[12]。 小 细 胞 肺 癌(small cell lung cancer, SCLC)患者首次就诊时脑转移的发生率为 10%[13] , 诊疗过程中脑转移的发生率为 40%~60%[14-15] ,是 影响SCLC患者生存和生活质量的重要因素之一。
三、临床表现
肺癌脑实质转移和脑膜转移临床表现有共性, 又各有特点。
(一)脑实质转移
脑实质转移瘤的临床表现主要包括共性的颅 内压增高、特异性的局灶性症状和体征。
1. 颅内压增高:颅内压增高的症状和体征主要 表现为头痛、呕吐和视神经乳头水肿。头痛多为持 续性钝痛,晨起加重,咳嗽、弯腰或体位改变时加 剧。呕吐呈喷射状,呕吐后头痛可暂时缓解。眼底 检查可见视神经乳头水肿,可伴随视力模糊、视野 缺损等。除这 3 个主要症状外,还可出现复视、黑 朦、视力减退、头晕、淡漠、意识障碍、认知障碍、二 便失禁、脉搏徐缓和血压增高等征象。上述症状常 呈进行性加重,当转移瘤囊性变或瘤内卒中时可出 现急性颅内压增高症状。严重时出现意识障碍、嗜 睡、反应迟钝甚至昏迷。
2. 局灶性症状和体征:大脑半球功能区附近的 转移瘤早期可出现局部刺激症状,晚期则出现神经 功能破坏性症状,且不同部位肿瘤可产生不同的定 位症状和体征。
(1)认知与精神症状:常见于额叶或 颞叶肿瘤,可表现为认知功能下降、记忆力减退、注 意力不集中、执行力差、性情改变、反应迟钝、痴呆 等,精神行为异常,如情绪波动、抑郁、焦虑、人格改 变、幻觉或妄想等;
(2)癫痫发作:额叶肿瘤较多见, 其次为颞叶、顶叶肿瘤,可为全身阵挛性大发作或 局限性发作;
(3)感觉障碍:为顶叶转移瘤的常见症 状,表现为两点辨别觉、实体觉及对侧肢体的位置 觉障碍;
(4)运动障碍:表现为肿瘤对侧肢体肌力减 弱或完全性上运动神经元瘫痪;
(5)失语症:见于优 势大脑半球语言中枢区转移瘤,可表现为运动性失 语、感觉性失语、混合性失语和命名性失语等;
(6) 视野损害:枕叶和顶叶、颞叶深部肿瘤因累及视辐 射而引起对侧同象限性视野缺损或对侧同向性偏 盲;
(7)丘脑转移瘤可产生丘脑综合征,主要表现为 对侧感觉缺失和/或刺激症状,对侧不自主运动,并 可有情感和记忆障碍;
(8)垂体或下丘脑转移相关 症状,主要表现为内分泌紊乱,如尿崩症、性功能减 退、体温调节异常等。
小脑转移瘤的临床表现:
(1)小脑半球肿瘤:可 出现爆破性语言、眼球震颤、患侧肢体协调动作障 碍、同侧肌张力减低、腱反射迟钝、易向患侧倾倒 等;
(2)小脑蚓部肿瘤:主要表现为步态不稳、行走 困难、站立时向后倾倒;
(3)肿瘤阻塞第四脑室的早 期即出现脑积水和颅内压增高表现。 脑干转移瘤大都出现交叉性瘫痪,即病灶侧脑 神经周围性瘫痪、对侧肢体中枢性瘫痪和感觉障 碍。根据受损脑神经可定位转移瘤的位置,如第Ⅲ 对脑神经麻痹则肿瘤位于中脑;第Ⅴ、Ⅵ、Ⅶ、Ⅷ对 脑神经麻痹则肿瘤位居脑桥;第Ⅸ、Ⅹ、Ⅺ、Ⅻ对脑 神经麻痹则肿瘤侵犯延髓。
(二)脑膜转移[16-20
] 脑膜转移患者的临床表现常因肿瘤细胞侵犯 部位不同而复杂多样,缺乏特异性,有时很难与脑 实质转移引起的症状和治疗原发肿瘤出现的不良 反应相鉴别;部分患者因颈肩部疼痛进行性加重而 被确诊为脑膜转移。
脑膜转移的主要临床表现有:
(1)脑实质受累 及脑膜刺激表现:头痛、呕吐、颈项强直、脑膜刺激 征、精神状态改变、意识朦胧、认知障碍、癫痫发作 和肢体活动障碍等;
(2)颅神经受累表现:常见的受 累脑神经有视神经、动眼神经、滑车神经、外展神 经、面神经、听神经等,表现为视力下降、复视、面部 麻木、味觉和听觉异常、吞咽和发音困难等;
(3)颅 内压增高表现(头痛、呕吐、视乳头水肿)和脑积水 压迫脑组织引起的进行性脑功能障碍表现(智力障 碍、步行障碍、尿失禁)等;
(4)若同时伴有脊膜播散 则可出现脊髓和脊神经根刺激表现,如神经根性疼 痛、节段性感觉缺损、肢体麻木、感觉性共济失调、 腱反射减弱或消失、括约肌功能障碍等,这些有助 于脑膜转移的诊断。
(三)急性并发症
1. 脑疝:(1)小脑幕切迹疝:意识障碍加重、昏 迷、瞳孔不等大、对侧肢体偏瘫等。(2)枕骨大孔疝:突发呼吸骤停、昏迷。
2. 肿瘤卒中:肿瘤出血或坏死可导致急性神经 功能严重损伤、病情急剧恶化。
四、辅助检查
(一)头颅MRI
在无禁忌证的前提下,MRI是诊断肺癌脑转移 的首选影像学检查方法。常规扫描序列包括: T1 加权成像(T1-weighted imaging, T1WI)、T2 加权 成像(T2-weighted imaging, T2WI)或液体衰减反转 恢复序列(fluid attenuated inversion recovery, FLAIR)、 扩散加权成像(diffusion weighted imaging, DWI)及 T1WI 增强序列。对于临床怀疑脑膜转移的患者, 在常规 FLAIR 与增强扫描基础上增加黑血技术更 利于观察。 1. 脑实质转移瘤 MRI 表现:约 80% 的脑实质 转移发生于大脑半球,15% 发生于小脑半球,脑干 受累者约 5%[21] 。瘤细胞主要经血行播散,灰白质 交界区因血管管径变细造成肿瘤栓子易于滞留,故 易形成转移灶,是转移瘤最常发生的部位,且以多 发转移常见。典型脑实质转移瘤 MRI 表现为圆形 或类圆形、边界清楚,大小不一,平扫 T1WI多为稍 低信号或等信号,当病灶内伴出血时可表现为高信 号,T2WI或FLAIR序列多为稍高信号,也可为等信 号,DWI序列呈等或稍高信号,增强扫描呈明显强 化,随着转移瘤增大,病灶中心常见无强化坏死区。 瘤周伴程度不等的水肿带,T2WI 或 FLAIR 序列易 于观察水肿情况。转移瘤伴随的脑水肿常是引起 临床症状的主要原因。当水肿明显时,需注意观察 周围组织受压、中线移位,以及有无脑疝等需临床 紧急处理的情况。 较大的单发脑实质转移需与原发性脑肿瘤如 高级别胶质瘤、脑膜瘤等进行鉴别。高级别胶质瘤 相较于转移瘤发病年龄较轻,症状出现时间相对较 长,因其浸润性生长的特性,MRI表现为边界不清, 可跨叶或跨裂生长,呈不均匀明显强化,可与转移 瘤进行鉴别;脑膜瘤发生于颅内邻近脑膜部位,宽 基与脑膜贴邻,边界清楚。与转移瘤相比,脑膜瘤 信号均匀,少有坏死,T1WI 与 T2WI 以近等信号多 见,呈均匀明显强化,可伴“脑膜尾征”。 多发性转移瘤需与淋巴瘤、脑脓肿等进行鉴 别。脑淋巴瘤以近中线位置多见,常呈均匀明显强 化,形态不规则,表现为“梳齿征”、“脐凹征”、“握雪 征”等,DWI呈明显高信号、对应表观弥散系数值减 低是其重要特征之一。脑脓肿多表现为环形强化,且强化的脓肿壁厚度均匀,内部坏死在 DWI 呈明 显高信号为其特征性表现,同时结合临床有无感染 指标有利于鉴别诊断。 2. 脑膜转移MRI表现:脑膜转移根据受累部位 不同分为硬脑膜转移及柔脑膜转移,以柔脑膜转移 最常见,后者包括软脑膜及蛛网膜转移、蛛网膜下 腔转移及脑室转移。硬脑膜转移可因颅骨转移累 及硬脑膜或血行转移所致。FLAIR 序列表现为颅 骨下方、大脑镰或小脑幕的条带状高信号影,不延 伸至脑沟内,增强扫描呈明显强化。以软脑膜及蛛 网膜受累为主的柔脑膜转移,在FLAIR序列表现为 沿脑沟走行的多发条线样高信号或类结节影,增强 扫描呈明显强化。脑室转移相对少见,多同时伴软 脑膜及蛛网膜转移,表现为沿脑室壁的条带状、结 节状异常信号及明显强化,脑室系统可不同程度扩 张,脑室压力增高可同时继发脑室旁间质性脑水 肿。在常规 FLAIR 与增强扫描基础上增加黑血技 术,从而抑制血管与静脉窦的高信号,更利于观察 脑膜转移的情况。需要注意的是,MRI表现为脑膜 转移时,腰穿脑脊液检查可以为阴性;同样,脑脊液 检查阳性时,MRI也可受颅内高压的影响表现为假 阴性,此时需结合临床综合考虑。 脑膜转移需与脑梗塞、脑膜炎等疾病进行鉴 别。脑梗塞多急性起病,沿脑血管供血区分布,亚 急性或慢性脑梗塞由于血管壁损伤或侧支循环建 立,在增强 MRI出现沿脑回走行的强化带,此时需 与脑膜转移进行鉴别。脑梗塞导致相应脑实质出 现异常信号,DWI呈明显高信号是重要的鉴别点。 脑膜炎多发病年龄较轻,因感染微生物的病种不同 呈现不同的临床与影像特征。
(二)头颅CT
头颅CT是肺癌脑转移诊断和评估的基础且重 要的影像学手段。平扫脑转移瘤多表现为等或低 密度灶,少数可表现为高密度(如出血性或钙化性 转移);增强扫描病灶多呈环形或结节状明显强化, 周围常伴低密度水肿带,小强化结节伴大范围水肿 带引起的占位效应是脑转移瘤的特征性CT影像表 现。CT 凭借其快速成像能力(摆位+扫描通常< 5 min)、广泛普及性及对急性出血、钙化的高敏感 性,成为临床实践中不可替代的辅助评价工具,尤 其在急诊评价(如疑似脑疝、急性颅内压增高)或存 在MRI禁忌证(如金属植入物、幽闭恐惧症)时具有 重要价值。 在肺癌脑转移全程管理中,CT 的应用贯穿多个环节:初诊筛查可快速识别颅内占位及其并发症 (如出血、脑积水);治疗过程中可用于监测内科治 疗或放疗后病灶体积变化及水肿缓解情况;随诊阶 段则能动态追踪术后或放疗后并发症(如放射性坏 死、出血)。需要注意的是CT评价脑转移瘤具有局 限性,对微小转移灶(<5 mm)或脑膜转移的敏感 性低于MRI,特别是CT平扫较难发现微小转移瘤, 因此在条件允许时仍需结合MRI进一步评价,以实 现更精准的诊疗决策。 (三)正电子发射断层成像-计算机断层扫描 (positron emission tomography-computed tomography, PET-CT) PET-CT 最常用的显像剂为18F-脱氧葡萄糖 (18F-fluorodeoxyglucose,18F-FDG),恶性肿瘤细胞由 于大量摄取18F-FDG,表现为对18F-FDG 的高摄取, 因此 PET-CT 能够区分肿瘤和正常组织的代谢差 异,有助于肿瘤的定性诊断,对多数转移灶的检测 优于 CT。但是由于正常脑组织对18F-FDG 亦呈高 摄取,所以18F-FDG PET-CT 对脑转移瘤、尤其是小 的或低代谢的脑转移灶以及脑膜转移不敏感,应该 结合头颅 MRI(首选)或增强 CT 扫描增加检出率。 近年来随着11C-蛋氨酸、成纤维细胞活化蛋白抑制 剂 等 新 型 肿 瘤 PET-CT 显 像 剂 的 出 现 ,提 高 了 PET-CT对于肺癌脑转移的检出率。(四)腰椎穿刺和脑脊液检查 腰椎穿刺可测量脑脊液压力,收集脑脊液并进 行脑脊液常规、生化和细胞病理学检查,脑转移尤 其是脑膜转移的患者可以出现脑脊液压力增高、蛋 白含量增高。如细胞学检查发现肿瘤细胞可明确 诊断。 (五)血清肿瘤标志物 肺癌相关的血清肿瘤标志物包括癌胚抗原、细 胞角蛋白片段 19、鳞状上皮细胞癌抗原等。SCLC 具有神经内分泌特征,可以有促胃泌素释放肽前 体、神经元特异性烯醇化酶、肌酸激酶BB以及嗜铬 蛋白 A 等异常升高。上述肺癌相关的血清肿瘤标 志物可以作为监测疗效和病情变化的辅助指标。 (六)分子病理检测 对于腺癌或含有腺癌成分的其他类型肺癌,应 该在进行病理诊断的同时常规进行表皮生长因子 受体(epidermal growth factor receptor, EGFR)基因 突 变 、间 变 性 淋 巴 瘤 激 酶(anaplastic lymphoma kinase, ALK)融合基因、ROS1 融合基因、KRAS 基 因突变、BRAF 基因 V600E 突变、人表皮生长因子 受 体 2(human epidermal growth factor receptor-2, HER-2)基因突变、MET 基因 14 号外显子跳跃缺 失突变及 MET 基因扩增、NTRK 融合基因、RET 融 合 基 因 检 测 ,进 行 程 序 性 死 亡 受 体 配 体 1 (programmed cell death-ligand 1,PD-L1)蛋白表达、 HER-2 蛋白表达等免疫组织化学检测。脑脊液标 本经细胞病理学诊断后,如查见肿瘤细胞,可以应 用脑脊液标本中肿瘤细胞和/或无细胞脑脊液上清 作为基因检测的标本[22] 。 五、治疗 (一)治疗原则 肺癌脑转移患者的治疗应该在全身治疗基础 上进行针对脑转移的治疗,包括外科手术、全脑放 疗(whole brain radiotherapy, WBRT)、立体定向放 疗(stereotactic radiotherapy, SRT)和内科治疗在内 的多学科综合治疗,其目的是控制转移病灶、改善 患者症状和生活质量,最大程度地延长患者生存 时间。 1. NSCLC患者脑转移的治疗:对于无症状脑转 移患者,可以先行全身治疗,需要根据患者病理类 型、驱动基因变异情况、PD-L1 表达水平及全身状 况选择合适的治疗方案。对于驱动基因阳性患者, 选择对应的靶向药物。发生靶向药物耐药后需要 根据耐药机制选择后线治疗方案,优先选择血脑屏 障渗透率高的药物。对于驱动基因阴性或变异情 况不明的患者,需要根据 PD-L1 表达状态分层治 疗,若无程序性死亡受体 1(programmed cell death protein 1,PD-1)/PD-L1 单抗治疗禁忌,一线推荐 PD-1/PD-L1 单抗联合含铂双药方案治疗。对于无 法一线应用 PD-1/PD-L1 单抗的患者,应当采用含 铂双药方案化疗;合适的患者还可联合贝伐珠单抗 或重组人血管内皮抑素治疗(非鳞状 NSCLC)。对 于不适合铂类药物治疗的患者,可考虑非铂方案化 疗。一线治疗结束时无进展的非鳞状 NSCLC 患者 可以考虑培美曲塞±贝伐珠单抗维持治疗。一线联 合免疫治疗的患者,也可考虑免疫维持治疗。一线 治疗进展的患者,后线治疗需要根据一线治疗方案 和患者全身状况充分权衡治疗利弊,选择无交叉耐 药的方案,详见《Ⅳ期原发性肺癌中国治疗指南 (2026版)》[23] 。 对于有症状脑转移而颅外病灶稳定的 NSCLC 患者,应该积极行局部治疗,详见“外科手术治疗” 和“放射治疗”部分。 2. SCLC 患者脑转移的治疗:对于初治无症状的 SCLC 脑 转 移 患 者 ,可 先 行 全 身 化 疗 后 再 行 WBRT;对于有症状的 SCLC脑转移患者,应该积极 行WBRT。对于脑转移灶较少的患者,应该在充分 权衡利弊后决定是否选择 SRT。对于既往接受过 全脑预防照射后出现脑转移的患者,经严格放疗剂 量 评 估 后 ,弥 漫 性 脑 转 移 的 患 者 可 考 虑 再 次 WBRT,寡进展患者优先选择SRT。
.......
原文档:
相关文章













发表评论