“肺鳞癌没有靶向药,只能化疗?”“免疫治疗耐药后,下一步该怎么办?”这是很多肺鳞癌病友及家属最无奈的痛点。相比于肺腺癌有EGFR、ALK等丰富的靶向药...
2026-05-09 426 2026肺鳞癌临床试验 肺鳞癌临床试验 2026肺鳞癌指南 临床试验招募 免费新药 肺鳞癌耐药 CSCO指南 免疫治疗 靶向治疗 CAR-T细胞治疗 免疫双抗 ADC药物
 微信号:zhongliuw
微信号:zhongliuw免疫治疗有哪些副作用?如何应对,十大高频问题一次讲清
免疫治疗作为一种创新的肿瘤治疗手段,近年来在临床上得到了广泛应用。不同于传统化疗和靶向治疗,免疫治疗通过激活人体自身免疫系统来攻击肿瘤细胞,为许多晚期肿瘤患者带来了长期生存的希望。然而,随着免疫治疗的普及,其独特的不良反应——免疫相关不良事件(irAEs)也越来越受到临床医生的重视。
免疫治疗为何会有副作用?
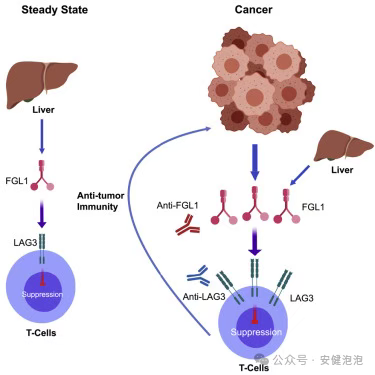
免疫治疗之所以能精准杀伤癌细胞,关键在于"解除"了免疫系统的刹车。但被激活的免疫大军有时也会"敌我不分",攻击正常组织,这就导致了免疫相关不良事件(irAEs)的发生
其核心机制主要源于两点:
01
共性抗原的"误伤"
肿瘤细胞与正常组织细胞可能存在相似的抗原表位。当免疫T细胞被药物激活后,在攻击癌细胞的同时,也可能识别并攻击带有相似抗原的正常器官,如皮肤、肠道、肺部等,从而引发炎症反应。
02
免疫平衡被打破
CTLA-4、PD-1/PD-L1等检查点本是维持免疫耐受、防止自身免疫攻击的"刹车系统"。抑制剂强行解除刹车后,虽然增强了抗肿瘤效果,但也可能打破原有的免疫平衡,导致机体对自身抗原的免疫反应失控,类似于自身免疫病的发生过程。
此外,细胞因子释放、自身抗体产生、炎症细胞浸润等复杂机制也共同参与了irAEs的发生发展。理解这一点,我们就能明白:免疫治疗的副作用并非简单的"药物毒性",而是免疫系统被过度激活的体现,这也是为什么激素等免疫抑制剂能有效控制这些反应的原因。
常见的免疫治疗副作用有哪些?
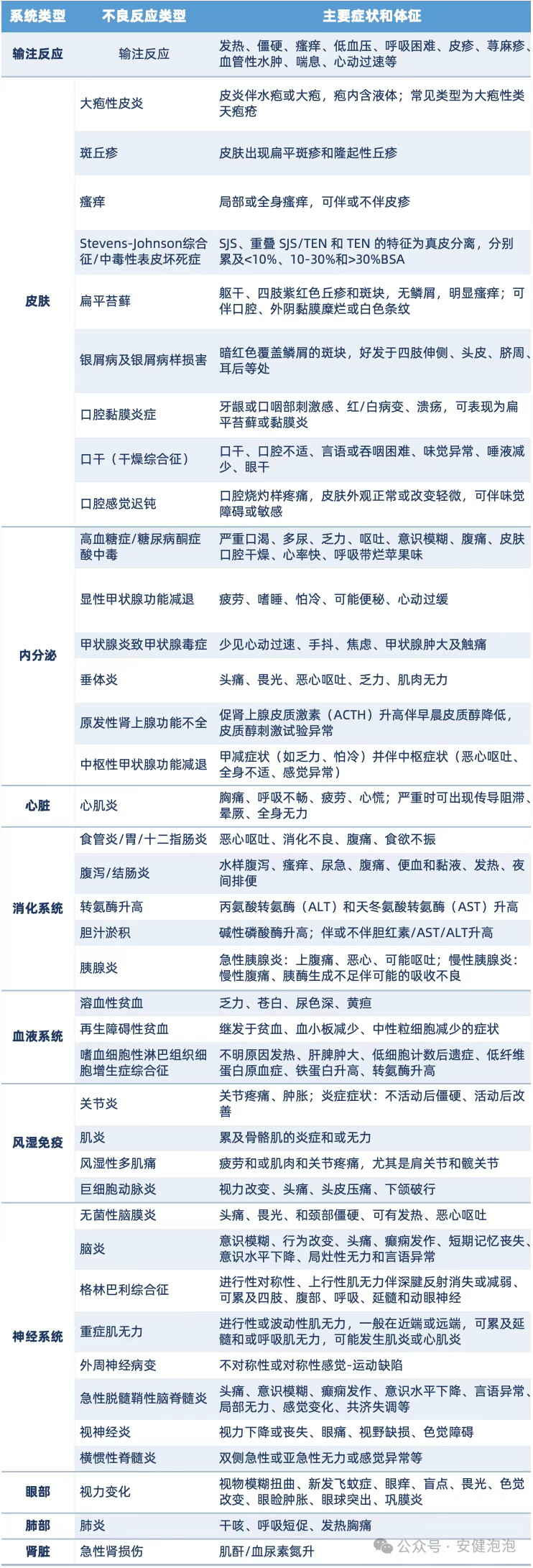
免疫相关不良事件(irAEs)的临床表现范围广泛,以多器官受累为特征,几乎可影响全身各个系统。其中,与免疫功能密切相关的器官更易受到攻击,如肠道、皮肤、甲状腺和肝脏。值得注意的是,肝脏作为免疫蛋白的重要合成场所,尤其容易成为免疫攻击的目标。
不同类型免疫检查点抑制剂所引起的毒性反应存在差异。研究显示,CTLA-4抑制剂的3级及以上不良反应发生率高于PD-1抑制剂(31% 对比 10%),而PD-1抑制剂与PD-L1抑制剂在安全性方面较为接近。CTLA-4抑制剂更易引发结肠炎、垂体炎和皮疹,PD-1抑制剂则更多见肺炎、甲状腺功能减退、关节疼痛和白癜风等表现。
此外,不同肿瘤类型的患者发生irAEs的特点也有所不同。例如,黑色素瘤患者更常出现消化道症状、皮肤毒性、关节炎和肌痛,而肾癌患者则更容易发生肺炎和呼吸困难等肺部并发症。
总体而言,大多数免疫相关不良事件为轻度,Ⅲ~Ⅳ级严重毒性的发生率显著低于传统化疗。目前常见的毒性反应主要集中在皮肤、肺部、内分泌系统和消化系统等。
各类irAEs的具体表现包括:
免疫相关不良反应(irAEs)如何处理?
及时识别和规范处理免疫相关不良事件(irAEs)是保障患者安全、确保抗肿瘤治疗顺利进行的关键。
多数irAEs在早期干预下可以得到良好控制,主要策略包括暂缓免疫治疗、根据不良反应级别使用糖皮质激素或免疫抑制剂。一旦出现疑似症状,患者应第一时间联系医疗团队进行评估和分级,并参考以下原则进行规范管理:
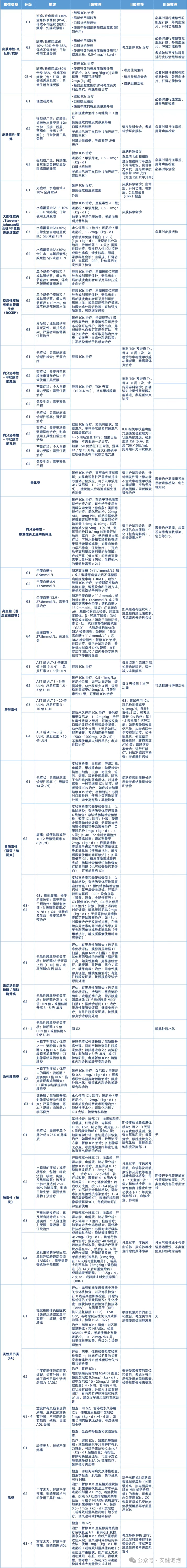
免疫治疗为肿瘤患者带来了前所未有的生存希望,而正确认识和管理其相关不良反应,是确保治疗安全、让更多患者从中获益的重要保障。绝大多数免疫相关不良事件通过早期发现、及时诊断和规范处理,都可以得到良好控制。
未来,随着对irAEs机制更深入的研究和临床经验的积累,我们有望看到更加精准的预测手段、预防策略及个体化管理方案,从而在发挥免疫治疗最大疗效的同时,进一步降低其风险,真正实现更安全、更有效的肿瘤治疗。
相关文章
10万+真实病友交流经验,广告勿扰
打开微信,点击右上角"+"号,粘贴微信号,搜索即可!添加管理受邀进群讨论!
发表评论