被称为精准治疗“前沿哨”的PET/CT检查,越来越多地被选择应用在临床诊疗中。它能够发现肿瘤的“蛛丝马迹”以及脑和心脏等领域重大疾病征兆,并能精准分期...
做ct会诱发癌变吗?CT检查的辐射安全性解析
 微信号:zhongliuw
微信号:zhongliuw添加管理微信进病友群☝
已有10w+患友交流讨论❤
复制微信号
计算机断层扫描(computed tomography,CT)自发明以来就作为现代医学的“火眼金睛”被广泛应用,但因其电离辐射剂量显著高于普通X光,“做CT会致癌”的争论一直持续不断,而最近这一争议因为一篇刊载于JAMA子刊 《JAMA Internal Medicine》的研究,而在社交媒体中再次升级,让很多人担心原本常规的CT检查不再安全。
那么CT做多了到底会不会诱发癌症?多久做一次CT才是安全的?如何平衡医疗获益与致癌风险呢?让我们抽丝剥茧,揭开CT检查的辐射真相。

论文截图
先来看看这篇最新研究,研究人员利用前期收集到的多中心CT检查样本和辐射风险评估模型,对2023年美国的“CT相关癌症”病例数进行预测分析。
2023年,美国共对6151万名患者进行了9300万次CT检查,包括257万名儿童的约306.9万次CT检查,和5894万名成人的8993.1万次CT检查。模型预测结果显示,2023 年美国的CT检查量预计会导致102,700人在未来患上癌症,其中成人93,000例(肺癌、结肠癌为主),儿童9,700例(甲状腺癌为主)。
该研究特别强调,儿童单次CT致癌风险最高,但50-59岁成年人因检查次数多,总体患癌数量最大。
成人中,大多数癌症来自腹部和骨盆CT扫描,而儿童中,大多数癌症来自头部CT扫描。1岁以下接受CT扫描的儿童预计患癌风险最高,他们患癌的可能性是研究中其他儿童的10倍。
如果美国的新增癌症确诊数保持稳定,且未来几十年CT检查的利用率和辐射剂量保持不变,那么会导致每年由CT检查引起的新发癌症病例数将达到总数的5%,接近饮酒(5.4%)和肥胖(7.6%)的致癌比例。
看完这个研究,很多人可能会担心CT是不是不能做了?其实不必过度紧张。这个结论是风险模型预测,模型预测的结果与现实情况也并不完全相符,我们得理性看待CT的致癌风险。
日常的 CT 检查,到底会不会诱发癌症?
WHO 指出,当受到的电离辐射有效剂量超过100mSv时,患癌风险会显著增加。进行 1 次腹部或盆腔 CT 检查(平扫),有效剂量约为10mSv,因此常规的 CT 检查,风险都在可控范围内。
相关阅读:你知道各个部位CT检查项目的辐射剂量吗?
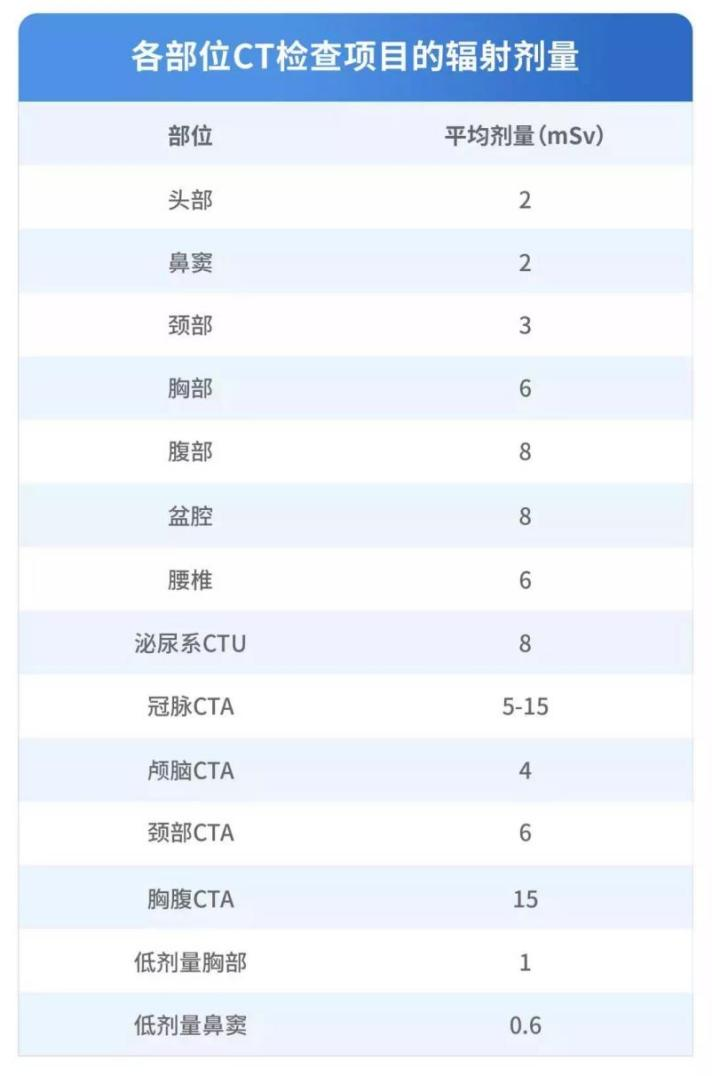
图源:根据国家发布的《X射线计算机断层摄影成年人诊断参考水平》整理
我国放射防护标准中规定:
1.放射工作人员每年剂量限值是50mSv
2.五年内每年接受的平均辐射上限是20 mSv
也就是说,只要接受的总辐射量控制在安全数值内,就是安全的!
另外,辐射具有短期代谢性,并不会长期残留。普通CT的辐射残留约2个月就能被身体代谢修复。
专家强调,一年1-2次CT检查对健康几乎无影响,但要避免无意义的重复检查。长期高频次、大剂量检查确实可能带来健康风险,应确保检查剂量和次数的合理性。
哪些情况无需优先选择CT检查?
无需做CT
盲目做CT不仅可能造成不必要的辐射暴露,也是一种资源浪费。有些情况通过其他更简单安全的检查方式就能初步筛查,比如下面这些常见情况:
普通咳嗽或感冒发烧:这些症状通常由病毒性感染引起,病程具有自限性。一般通过血常规、咽拭子等简单检查即可初步判断病情,无需立即进行CT检查。
轻度头痛:如果头痛是偶尔出现且症状轻微,可以通过神经系统检查、血压测量等简单方法来找出可能的原因,而不是直接进行头部CT检查。
骨折外伤:对于四肢的普通骨折,X线片通常足够进行初步诊断,无需进行CT扫描。
脊椎疾病:一般的脊椎疾病首选核磁检查,因为MRI对软组织的分辨率更高,尤其是在观察椎间盘问题时。
头部疾病:大脑、脊髓病变或脑梗塞的首选检查方法是核磁(MRI)而不是CT。
腹部盆腔:除了胃肠道疾病外,腹部盆腔的检查其余脏器首选超声,如不能确诊,可进一步进行CT或核磁检查。
牙科疾病:常规口腔检查结合X线片即可满足需求,牙齿CT对龋齿、牙髓炎、牙周炎的诊断价值有限。
胸部疾病:胸部疾病的大致了解建议选X光检查,细致分析诊断建议选CT检查,而肺部疾病首选低剂量CT检查。
心脏不适:高危胸痛病患,为排除冠心病可选CT检查。但一般情况下,心脏疾病首选超声或核磁检查。
这些情况下,根据病情的严重程度和具体情况,可以与医生沟通,选择更科学合理的检查方法。
需要做CT
毋庸置疑,CT 检查仍是多种疾病诊疗过程中必不可少的检查手段,我们不能因为CT检查存在风险就完全拒绝它,比如以下这些情况:
重度创伤(车祸、跌落);
脑卒中、脑出血症状明显者;
持续高热+腹痛或肺炎:需排除肺部/腹部感染;
肿瘤随访或术后复查:评估转移、复发情况;
高危人群肺癌筛查(重度吸烟者):建议低剂量CT。
因此,是否做CT还是要根据自身的需求来看,CT可以快速准确地诊断和监测病情,与疾病延误带来的健康威胁相比,辐射的危害要小很多。
非必要情况下,是否有替代检查方法?
非必要情况下,是否有替代检查方法?
超声检查是利用超声波来成像的一种检查方法,它对人体没有辐射危害。超声检查可以用于检查腹部器官(如肝脏、胆囊、胰腺、脾脏等)、心脏、血管、甲状腺、乳腺等部位的疾病。对于一些常见的疾病,如胆囊炎、胆结石、子宫肌瘤、甲状腺结节等,超声检查都可以提供有价值的诊断信息。
磁共振成像(MRI)检查MRI检查是利用磁场和无线电波来成像的一种检查方法,它也没有辐射危害。MRI检查对软组织的分辨力较高,尤其适合检查神经系统、关节、肌肉等部位的疾病。例如,对于脑梗死、脑出血、脊髓病变、关节炎等疾病,MRI检查可以提供更详细的信息。
有没有办法减少CT带来的辐射?
如果确实需要进行CT检查,我们也可以采取一些措施来降低风险。医生会根据患者的具体情况,合理调整CT检查的参数,如降低辐射剂量、优化扫描范围等。
患者在进行CT检查前,应该向医生详细告知自己的病史、过敏史等情况,以便医生做出更准确的判断。
在做检查前做好防护措施,对性腺、甲状腺等敏感部位使用铅板这搭档,检查之前去掉身上的金属物品,包括耳夹、耳环、假牙以及眼镜等,以免影响结果的准确性需要重来。在检查过程积极配合医生,有助于缩减检查时间,减少辐射。
同一部位的CT检查,尽量间隔3~6个月以上,特殊情况下才考虑短时间内重复检查。
CT检查后,患者可以通过饮食和生活方式来促进身体的恢复。例如多吃一些富含抗氧化剂的食物,同时保持良好的作息习惯,适当运动,增强身体的免疫力。
CT的致癌风险确实不容忽视,但其临床价值无可替代,合理使用可挽救无数生命。正如上述这项研究的作者Rebecca Smith-Bindman博士所说:“我们的研究结果并不是让大众拒绝做CT,而是为了提醒医生,每次CT检查都需要评估收益风险比。”是的,CT不是洪水猛兽,每一次检查都应是一次医患共同决策的理性对话,了解风险、拒绝滥用,在享受现代医学红利的同时,共同守护生命的“安全剂量”。
END
肿瘤患友如对康复、新药、医保、就医、临床招募等方面有任何问题均可添加下方的二维码找到我。也可加入“肿瘤患友群”,与上万位肿瘤患友/家属分享经验,互通有无。



发表评论